हाइड्रोनफ्रोसिस क्या है?
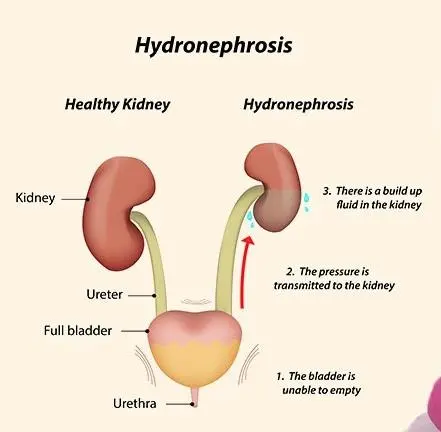
हाइड्रोनफ्रोसिस मूत्र के संचय के कारण गुर्दे में सूजन है जो संक्रमित नहीं है और यह गुर्दे से मूत्रवाहिनी या मूत्राशय में मूत्र के बहिर्वाह में प्रतिरोध के कारण हो सकता है। हाइड्रोनफ्रोसिस के कई संभावित कारण हैं, और प्रत्येक को संबोधित करने की आवश्यकता है।
हाइड्रोनफ्रोसिस क्यों होता है और यह कितना आम है?
हाइड्रोनफ्रोसिस का सबसे लगातार पैथोलॉजिकल कारण पेल्वी-यूरेटरिक जंक्शन ब्लॉकेज (PUJO) है। हालांकि यह दोनों ओर हो सकता है, यह बाईं ओर अधिक विशिष्ट है। पुरुषों में इसकी संभावना अधिक होती है।
अवरोध लुमेन में पत्थरों, सख्ती या दीवार में जन्म दोष के कारण रुकावट के कारण हो सकता है जहां इस क्षेत्र में सामान्य मांसपेशियों की कमी होती है और रेशेदार ऊतक के असामान्य जमाव द्वारा प्रतिस्थापित किया जाता है। यह ट्यूमर या असामान्य रक्त वाहिकाओं जैसे बाहरी घावों के दबाव के कारण भी हो सकता है।
क्या लक्षण हैं?
हाइड्रोनफ्रोसिस वाले शिशुओं में कोई लक्षण नहीं हो सकते हैं। इस स्थिति का आकस्मिक रूप से अल्ट्रासाउंड पर निदान किया जा सकता है। कभी-कभी बच्चे के पेट में, एक तरफ या दोनों तरफ पेट में सूजन हो सकती है। बच्चे को नहलाते समय मां को इसका पता चल सकता है। बुखार, पेशाब करने में कठिनाई (यदि कोई संबंधित मूत्र पथ संक्रमण है)। बड़े बच्चों को पेट में दर्द की शिकायत हो सकती है। यह मूत्र में रक्त के साथ उपस्थित हो सकता है।
इसका निदान कैसे किया जाता है?
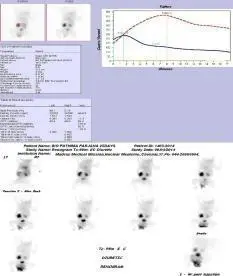
अल्ट्रासोनोग्राफी द्वारा इसका निदान प्रसव पूर्व किया जाता है। सीरियल अल्ट्रासोनोग्राफी और रेडियोन्यूक्लाइड स्कैन तब ब्लॉकेज और रीनल फंक्शन की निगरानी के लिए किए जाते हैं। आमतौर पर, हाइड्रोनफ्रोसिस को हल्के, मध्यम या गंभीर के रूप में वर्गीकृत किया जाता है।
हाइड्रोनफ्रोसिस के निदान और गुर्दे के कार्य के मूल्यांकन के लिए अल्ट्रासाउंड स्कैन और रेडियोन्यूक्लाइड स्कैन।
जन्म से पहले और बाद में हाइड्रोनफ्रोसिस का प्रबंधन कैसे किया जाता है और किस प्रकार की सर्जरी की जाती है?
हाइड्रोनफ्रोसिस के सभी मामलों का इलाज करने की आवश्यकता नहीं है। लेकिन उन सभी शिशुओं को जिन्हें सर्जरी की आवश्यकता नहीं होती है, उन्हें एक विशेष उम्र तक निगरानी की आवश्यकता होती है। एकतरफा हल्के से मध्यम हाइड्रोनफ्रोसिस आमतौर पर उनकी प्राकृतिक प्रगति को देखने के लिए अल्ट्रासाउंड के साथ क्रमिक रूप से देखे जाते हैं। आमतौर पर जन्म से पहले कोई हस्तक्षेप नहीं किया जाता है। प्रसव के बाद, बच्चे जीवन के पहले सप्ताह में यूएसजी से गुजरते हैं। ब्लड यूरिया और सीरम क्रिएटिनिन जैसे बेसलाइन रीनल फ़ंक्शंस की जाँच की जाती है। इसके बाद गुर्दे का स्कैन किया जाता है, एक महीने की उम्र में गुर्दे की क्षमताओं को निर्धारित करने के लिए एक परीक्षण। इस अध्ययन से पता चलता है कि गुर्दे से मूत्राशय में मूत्र कितनी धीरे-धीरे बह रहा है, जिससे रुकावट की डिग्री का पता चलता है। यह किडनी के विभेदक कार्यों को भी दर्शाता है। इसके आधार पर आगे की व्यवस्था की जाएगी। यदि यूएसजी 40-10 मिमी में रीनल पेल्विस डिलेटेशन के साथ कार्य 15% से ऊपर या बराबर है, तो आपका सर्जन सर्जरी की प्रतीक्षा कर सकता है। हालाँकि, यदि कार्य और बिगड़ जाते हैं या फैलाव और बढ़ जाता है, तो आपके बच्चे को सर्जिकल सुधार की आवश्यकता होगी।
उदास लेप्रोस्कोपिक प्रक्रियाएं खोलें
कभी-कभी विशिष्ट स्थितियों में, मूत्राशय से गुर्दे तक मूत्र के प्रतिगामी प्रवाह को देखने के लिए मिक्चुरेटिंग सिस्टोरेथ्रोग्राम (एमसीयूजी) नामक एक अध्ययन किया जाता है।
की गई सर्जरी को पाइलोप्लास्टी के रूप में जाना जाता है। यह उपलब्ध विशेषज्ञता और सुविधा के आधार पर लैप्रोस्कोपिक ओपन तकनीक द्वारा किया जा सकता है। यह उपलब्ध होने पर रोबोटिक तकनीकों का उपयोग करके भी किया जा सकता है। प्रक्रिया का मूल सिद्धांत, हालांकि, वही रहता है, जो प्रभावित खंड को हटाने और सामान्य यूरेटर के साथ श्रोणि को फिर से शुरू करना है। लैप्रोस्कोपिक तकनीक में कॉस्मेसिस और अस्पताल से जल्दी डिस्चार्ज होने का एक अतिरिक्त फायदा है।
क्या सर्जरी के कोई विकल्प हैं?
ऐसे मामलों में जहां रुकावट साबित हो जाती है और गुर्दे का कार्य बिगड़ने के संकेत दे रहा है, वहां सर्जरी का कोई विकल्प नहीं है।
सर्जरी के बाद क्या होता है / संभावित जटिलताएं क्या हैं?
इस स्थिति की एक संभावित जटिलता में गुर्दे के कार्य का खराब स्तर तक बिगड़ना शामिल हो सकता है, या गुर्दे गैर-कार्यशील हो सकते हैं। ऐसा तब हो सकता है जब बार-बार संक्रमण हो या रुकावट गंभीर हो। ऐसे में आपका सर्जन प्रभावित किडनी को निकलवाने की सलाह दे सकता है। सर्जरी के बाद नाली की नलियों से मूत्र का रिसाव हो सकता है। यह अपने आप दूर हो सकता है। आपका सर्जन सिवनी क्षेत्र (डीजे स्टेंट) में एक महीन ट्यूब लगा सकता है, जो 6-8 सप्ताह तक अंदर रह सकता है। इसके बाद सिस्टोस्कोपी नामक एक छोटी सी प्रक्रिया करके इसे हटा दिया जाएगा। एक घाव संक्रमण हो सकता है जिसके लिए एंटीबायोटिक दवाओं की आवश्यकता होती है। सर्जरी के बाद, लाल रंग का मूत्र कभी-कभी ठीक हो सकता है या वैसा ही रह सकता है। लेकिन दूसरी प्रक्रिया आवश्यक हो सकती है अगर यह खराब हो जाए या यदि पेट में एक गांठ फिर से दिखाई दे।
इन बच्चों का दृष्टिकोण या भविष्य क्या है?
इस सर्जरी की सफलता दर अधिक है और PUJO (Pelviureteric जंक्शन बाधा) के कारण एक तरफा हाइड्रोनफ्रोसिस वाले ~ 95% बच्चे सर्जरी के बाद ठीक हो जाते हैं। हाइड्रोनफ्रोसिस सर्जरी के बाद कुछ समय तक बना रह सकता है और शुरुआत में चिंता का विषय नहीं होना चाहिए।
छह सप्ताह तक रोगनिरोधी एंटीबायोटिक दवाओं की आवश्यकता हो सकती है, और तीन और छह महीनों में अनुवर्ती अल्ट्रासाउंड स्कैन की आवश्यकता हो सकती है। गंभीर मामलों में, विकास मंदता हो सकती है।
निष्कर्ष
हाइड्रोनफ्रोसिस एक विकार है जहां मूत्र ओवरफ्लो हो जाता है या गुर्दे में वापस आ जाता है, जिससे गुर्दे बड़े हो जाते हैं। हाइड्रोनफ्रोसिस वाले शिशुओं के लिए प्रसवपूर्व या प्रसवोत्तर निदान दोनों संभव हैं। कई बच्चे जो प्रसव पूर्व निदान प्राप्त करते हैं, उनका रोग प्रसव के समय या उसके तुरंत बाद अनायास हल हो जाता है।
