मायोमेक्टोमी क्या है?
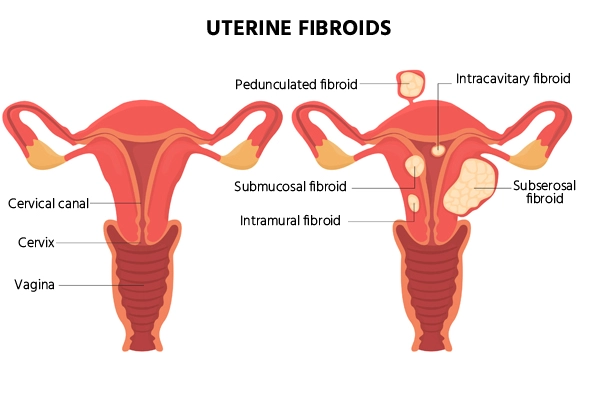
मायोमेक्टोमी एक शल्य चिकित्सा प्रक्रिया है जिसे एक सामान्य स्त्री रोग संबंधी चिंता को संबोधित करने के लिए डिज़ाइन किया गया है: गर्भाशय फाइब्रॉएड। गर्भाशय फाइब्रॉएड गैर-कैंसरयुक्त वृद्धि हैं जो गर्भाशय की मांसपेशियों की दीवार में विकसित होती हैं और विभिन्न लक्षण पैदा कर सकती हैं, जैसे भारी मासिक धर्म रक्तस्राव, पैल्विक दर्द और आसपास के अंगों पर दबाव।
हिस्टेरेक्टॉमी के विपरीत, जिसमें गर्भाशय को पूरी तरह से हटाना शामिल है, मायोमेक्टॉमी गर्भाशय को संरक्षित करते हुए फाइब्रॉएड को लक्षित हटाने पर केंद्रित है। यह मायोमेक्टॉमी को उन महिलाओं के लिए एक आदर्श विकल्प बनाता है जो अपनी प्रजनन क्षमता को बरकरार रखना चाहती हैं या बस अपने गर्भाशय को बरकरार रखना चाहती हैं।
मायोमेक्टॉमी कई प्रकार के लाभ प्रदान करती है। यह फाइब्रॉएड से जुड़ी असुविधा और लक्षणों को कम कर सकता है, गर्भधारण करने की कोशिश करने वालों के लिए प्रजनन क्षमता में सुधार कर सकता है और उन महिलाओं के लिए राहत प्रदान कर सकता है जो हिस्टेरेक्टॉमी से बचना चाहती हैं। रिकवरी का समय इस्तेमाल की गई विधि के आधार पर अलग-अलग होता है, न्यूनतम आक्रामक तकनीकों से आम तौर पर तेजी से रिकवरी होती है और घाव कम होते हैं।
किसी भी सर्जिकल प्रक्रिया की तरह, मायोमेक्टोमी में भी कुछ जोखिम होते हैं, जैसे रक्तस्राव, संक्रमण, या आसपास के अंगों को नुकसान। मायोमेक्टोमी पर विचार करने वाले व्यक्तियों के लिए यह महत्वपूर्ण है कि वे अपने चिकित्सा इतिहास, लक्षणों और भविष्य के प्रजनन लक्ष्यों के आधार पर कार्रवाई का सर्वोत्तम तरीका निर्धारित करने के लिए अपने स्वास्थ्य सेवा प्रदाता से परामर्श करें।
वे मायोमेक्टोमी सर्जरी प्रक्रिया के लिए क्या करते हैं
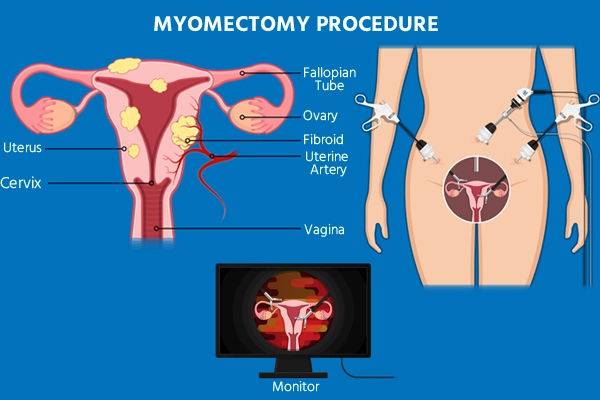
पेट की मायोमेक्टोमी (खुली सर्जरी):
- पेट की मायोमेक्टोमी (खुली सर्जरी):
- इस पारंपरिक दृष्टिकोण में गर्भाशय तक पहुंचने के लिए पेट की दीवार में एक बड़ा चीरा लगाना शामिल है।
- इसका उपयोग आमतौर पर बड़े फाइब्रॉएड के लिए या जब विभिन्न स्थानों पर कई फाइब्रॉएड होते हैं तो किया जाता है।
- सर्जन सावधानीपूर्वक गर्भाशय की दीवार से फाइब्रॉएड को हटा देता है और फिर किसी भी चीरे को ठीक करने के लिए गर्भाशय को टांके लगाता है।
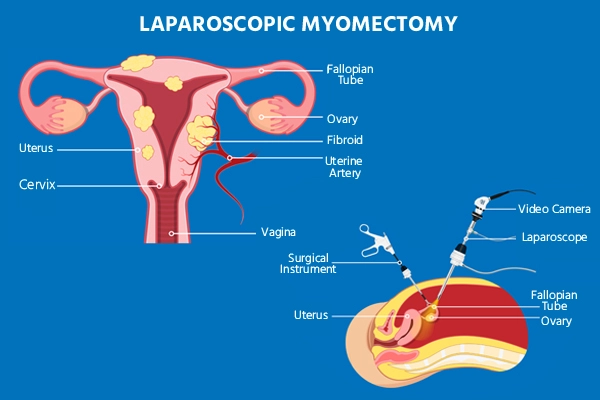
- लेप्रोस्कोपिक मायोमेक्टोमी:
- इस न्यूनतम आक्रामक तकनीक में पेट की दीवार में कई छोटे चीरे लगाना शामिल है।
- एक चीरे के माध्यम से एक लैप्रोस्कोप (कैमरे के साथ एक पतली, रोशनी वाली ट्यूब) डाला जाता है, जिससे सर्जन मॉनिटर पर गर्भाशय को देख सकता है।
- फाइब्रॉएड को हटाने और आवश्यकतानुसार गर्भाशय को सीवन करने के लिए सर्जिकल उपकरणों को अन्य चीरों के माध्यम से डाला जाता है।
- लेप्रोस्कोपिक ओपन सर्जरी की तुलना में मायोमेक्टॉमी में छोटे चीरे, कम घाव और ठीक होने में कम समय लगता है।
- रोबोटिक-सहायता प्राप्त मायोमेक्टोमी:
- लैप्रोस्कोपिक मायोमेक्टॉमी के समान, यह तकनीक प्रक्रिया को करने के लिए एक रोबोटिक सर्जिकल सिस्टम का उपयोग करती है।
- सर्जन सटीक गतिविधियां करने और फाइब्रॉएड को हटाने के लिए सर्जिकल उपकरणों से सुसज्जित रोबोटिक हथियारों को नियंत्रित करता है।
- रोबोटिक-सहायता प्राप्त मायोमेक्टॉमी बढ़ी हुई निपुणता और दृश्यता प्रदान करती है, जिससे संभावित रूप से सर्जिकल परिणामों में सुधार होता है।
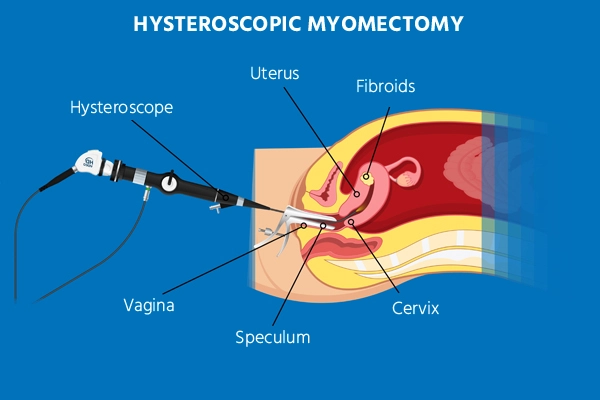
- हिस्टेरोस्कोपिक मायोमेक्टोमी:
- इस दृष्टिकोण का उपयोग फाइब्रॉएड के लिए किया जाता है जो गर्भाशय गुहा के भीतर स्थित होते हैं या उसमें उभरे हुए होते हैं।
- एक हिस्टेरोस्कोप (कैमरे के साथ एक पतली, रोशनी वाली ट्यूब) को योनि और गर्भाशय ग्रीवा के माध्यम से गर्भाशय में डाला जाता है।
- फिर गर्भाशय की परत से फाइब्रॉएड को हटाने या काटने के लिए सर्जिकल उपकरणों का उपयोग किया जाता है।
मायोमेक्टोमी सर्जरी प्रक्रिया के संकेत
मायोमेक्टॉमी सर्जरी प्रक्रिया विभिन्न चिकित्सीय स्थितियों और स्थितियों के लिए इंगित की जाती है जहां गर्भाशय फाइब्रॉएड महत्वपूर्ण लक्षण पैदा कर रहे हैं या किसी महिला के प्रजनन स्वास्थ्य को प्रभावित कर रहे हैं। मायोमेक्टोमी के कुछ सामान्य संकेतों में शामिल हैं:
- लक्षणात्मक फाइब्रॉएड: जब फाइब्रॉएड भारी जैसे लक्षण पैदा करता है मासिक धर्म में खून आना(मेनोरेजिया), लंबे समय तक मासिक धर्म, पेल्विक दर्द, पीठ के निचले हिस्से में दर्द और मूत्राशय या मलाशय पर दबाव, मायोमेक्टॉमी इन लक्षणों के स्रोत को हटाकर राहत प्रदान कर सकती है।
- बांझपन: फाइब्रॉएड के कारण गर्भधारण करने में कठिनाई का सामना करने वाली महिलाएं गर्भधारण की संभावनाओं को बेहतर बनाने के लिए मायोमेक्टॉमी का विकल्प चुन सकती हैं। फाइब्रॉएड कभी-कभी निषेचित अंडे के प्रत्यारोपण में बाधा उत्पन्न कर सकता है या गर्भपात का कारण बन सकता है।
- गर्भाशय को सुरक्षित रखने की इच्छा: मायोमेक्टॉमी को उन महिलाओं द्वारा चुना जाता है जो हिस्टेरेक्टॉमी के विकल्प के रूप में भविष्य में प्रजनन या व्यक्तिगत कारणों से अपने गर्भाशय को बनाए रखना चाहती हैं, जिसमें गर्भाशय को पूरी तरह से हटाना शामिल है।
- बड़े फाइब्रॉएड: जब फाइब्रॉएड विशेष रूप से बड़े होते हैं, जिससे असुविधा या जटिलताएं होती हैं, तो लक्षणों को कम करने और संभावित जटिलताओं को रोकने के लिए मायोमेक्टॉमी की सिफारिश की जा सकती है।
- सबम्यूकोसल फाइब्रॉएड: ये फाइब्रॉएड गर्भाशय गुहा के भीतर बढ़ते हैं और भारी मासिक धर्म रक्तस्राव और प्रजनन संबंधी समस्याओं का कारण बन सकते हैं। इन्हें हटाने के लिए अक्सर हिस्टेरोस्कोपिक मायोमेक्टॉमी की जाती है।
- पेडुंक्युलेटेड फाइब्रॉएड: ये फाइब्रॉएड एक डंठल द्वारा गर्भाशय से जुड़े होते हैं और कभी-कभी दर्द या मरोड़ का कारण बन सकते हैं। मायोमेक्टोमी के माध्यम से सर्जिकल निष्कासन आवश्यक हो सकता है।
- दबाव के लक्षण: फाइब्रॉएड मूत्राशय या मलाशय जैसे आस-पास के अंगों पर दबाव डालते हैं, जिससे संभोग के दौरान बार-बार पेशाब आना, कब्ज या असुविधा हो सकती है। मायोमेक्टोमी इन लक्षणों से राहत दिला सकती है।
- आवर्ती फाइब्रॉएड: ऐसे मामलों में जहां पिछली मायोमेक्टोमी के बाद फाइब्रॉएड दोबारा बढ़ जाते हैं, दोबारा प्रक्रिया करने पर विचार किया जा सकता है।
- अस्पष्टीकृत पेल्विक दर्द: जब पैल्विक दर्द फाइब्रॉएड के कारण होने का संदेह होता है, तो गहन मूल्यांकन और अन्य संभावित कारणों के उन्मूलन के बाद मायोमेक्टॉमी की सिफारिश की जा सकती है।
मायोमेक्टोमी सर्जरी का इलाज कौन करेगा
मायोमेक्टोमी सर्जरी आम तौर पर स्त्री रोग विशेषज्ञ द्वारा की जाती है, विशेष रूप से एक स्त्री रोग विशेषज्ञ सर्जन जो महिलाओं के प्रजनन स्वास्थ्य और महिला प्रजनन अंगों से जुड़ी सर्जिकल प्रक्रियाओं में विशेषज्ञ होता है। मामले की जटिलता और चुने गए सर्जिकल दृष्टिकोण के आधार पर, विभिन्न प्रकार के स्त्री रोग विशेषज्ञ सर्जन शामिल हो सकते हैं। यहां उन विशेषज्ञों के प्रकार दिए गए हैं जो मायोमेक्टॉमी सर्जरी के इलाज में शामिल हो सकते हैं:
- स्त्री रोग विशेषज्ञ: एक सामान्य स्त्री रोग विशेषज्ञ को गर्भाशय फाइब्रॉएड सहित महिलाओं के स्वास्थ्य संबंधी समस्याओं की एक विस्तृत श्रृंखला का निदान और प्रबंधन करने के लिए प्रशिक्षित किया जाता है। वे मायोमेक्टोमीज़ कर सकते हैं, विशेष रूप से सीधे मामलों या छोटे फाइब्रॉएड के लिए।
- स्त्री रोग विशेषज्ञ सर्जन: ये हैं स्त्रीरोग विशेषज्ञ जिन्होंने महिला प्रजनन प्रणाली से संबंधित सर्जिकल तकनीकों में विशेष प्रशिक्षण प्राप्त किया है। उनके पास पारंपरिक ओपन सर्जरी और न्यूनतम इनवेसिव दृष्टिकोण दोनों के माध्यम से मायोमेक्टॉमी सहित विभिन्न प्रकार की सर्जरी करने में विशेषज्ञता है।
- प्रजनन एंडोक्राइनोलॉजिस्ट: प्रजनन संबंधी एंडोक्रिनोलॉजिस्ट प्रजनन संबंधी मुद्दों में विशेषज्ञ हैं। यदि किसी महिला की प्राथमिक चिंता फाइब्रॉएड का इलाज करते समय प्रजनन संरक्षण है, तो एक प्रजनन एंडोक्रिनोलॉजिस्ट मायोमेक्टॉमी की योजना बनाने और उसे क्रियान्वित करने के लिए एक सर्जन के साथ काम कर सकता है।
- न्यूनतम इनवेसिव सर्जन: लेप्रोस्कोपिक या रोबोट-सहायक सर्जरी जैसी न्यूनतम इनवेसिव तकनीकों में विशेषज्ञता वाले सर्जन, इन उन्नत तरीकों का उपयोग करके मायोमेक्टोमी कर सकते हैं, जिससे अक्सर छोटे चीरे होते हैं और तेजी से ठीक होने में समय लगता है।
- यूरोगायनेकोलॉजिस्ट: यदि फाइब्रॉएड मूत्राशय या मलाशय पर महत्वपूर्ण दबाव पैदा कर रहा है, तो पेल्विक फ्लोर विकारों में विशेषज्ञता वाला एक मूत्र रोग विशेषज्ञ फाइब्रॉएड और संबंधित पेल्विक अंग मुद्दों दोनों को संबोधित करने के लिए स्त्री रोग विशेषज्ञ सर्जन के साथ सहयोग कर सकता है।
- हिस्टेरोस्कोपिक सर्जन: हिस्टेरोस्कोपिक मायोमेक्टोमीज़, जिसमें गर्भाशय ग्रीवा के माध्यम से गर्भाशय गुहा से फाइब्रॉएड को निकालना शामिल है, आमतौर पर हिस्टेरोस्कोपिक प्रक्रियाओं में विशेषज्ञता वाले स्त्री रोग विशेषज्ञों द्वारा किया जाता है।
मायोमेक्टोमी सर्जरी की तैयारी कैसे करें
मायोमेक्टॉमी सर्जरी की तैयारी में एक सुचारू प्रक्रिया और सफल रिकवरी सुनिश्चित करने के लिए कई चरण शामिल होते हैं। मायोमेक्टोमी सर्जरी की तैयारी कैसे करें, इस पर एक सामान्य दिशानिर्देश यहां दिया गया है:
- परामर्श और मूल्यांकन:
- अपने स्त्री रोग विशेषज्ञ या सर्जन से परामर्श लें जो मायोमेक्टोमी करेगा।
- अपने चिकित्सा इतिहास, वर्तमान दवाओं, पर चर्चा करें एलर्जी , और कोई भी पूर्व-मौजूदा स्थितियाँ।
- फाइब्रॉएड के आकार, स्थान और संख्या का आकलन करने के लिए एक संपूर्ण शारीरिक परीक्षण और संभवतः अतिरिक्त परीक्षण (जैसे इमेजिंग) से गुजरें।
- ऑपरेशन से पहले निर्देश:
- आपका सर्जन विशिष्ट प्रीऑपरेटिव निर्देश प्रदान करेगा, जिसमें सर्जरी से पहले खाने-पीने और किसी भी आवश्यक उपवास पर दिशानिर्देश शामिल हो सकते हैं।
- आपको सर्जरी से पहले के दिनों में कुछ दवाएं, जैसे रक्त पतला करने वाली दवाएं, लेना बंद करने की सलाह दी जा सकती है।
- धूम्रपान और शराब:
- यदि आप धूम्रपान करते हैं, तो सर्जरी से पहले धूम्रपान छोड़ने या कम से कम धूम्रपान कम करने पर विचार करें, क्योंकि धूम्रपान उपचार को ख़राब कर सकता है और जटिलताओं का खतरा बढ़ा सकता है।
- सर्जरी से पहले के दिनों में शराब का सेवन सीमित करें।
- पोषण और जलयोजन:
- अपने शरीर की उपचार प्रक्रिया में सहायता के लिए पोषक तत्वों से भरपूर संतुलित आहार पर ध्यान दें।
- खूब सारा पानी पीकर हाइड्रेटेड रहें।
- सहायता की व्यवस्था करें:
- मायोमेक्टोमी के प्रकार और अपेक्षित पुनर्प्राप्ति समय के आधार पर, आपको प्रारंभिक पुनर्प्राप्ति अवधि के दौरान दैनिक गतिविधियों में सहायता की आवश्यकता हो सकती है। यदि आवश्यक हो तो आपकी सहायता के लिए किसी की व्यवस्था करें।
- अस्पताल के लिए पैकिंग:
- अपने अस्पताल में रहने के लिए आवश्यक सभी आवश्यक वस्तुओं को पैक करें, जिसमें आरामदायक कपड़े, प्रसाधन सामग्री और कोई भी व्यक्तिगत वस्तुएँ शामिल हैं जो आपको आराम महसूस करने में मदद करेंगी।
- उपवास संबंधी निर्देशों का पालन करें:
- यदि आपका सर्जन आपको सर्जरी से पहले उपवास करने का निर्देश देता है, तो सुनिश्चित करें कि आप प्रक्रिया के दौरान जटिलताओं को रोकने के लिए उपवास दिशानिर्देशों का पालन करें।
- मानसिक और भावनात्मक तैयारी:
- प्रक्रिया, संभावित जोखिम और अपेक्षित परिणामों को समझें। किसी भी चिंता या प्रश्न पर अपने सर्जन से चर्चा करें। विश्राम तकनीकों या माइंडफुलनेस का अभ्यास करके सर्जरी के लिए मानसिक और भावनात्मक रूप से तैयार रहें।
- परिवहन की व्यवस्था:
- सर्जरी के दिन अस्पताल से आने-जाने के लिए परिवहन की व्यवस्था करें, क्योंकि प्रक्रिया के बाद आप स्वयं गाड़ी चलाने में सक्षम नहीं हो सकते हैं।
- मेडिकल टीम के साथ अंतिम चेक-इन:
- सभी प्रीऑपरेटिव निर्देशों की पुष्टि करने और अंतिम समय में किसी भी प्रश्न या चिंता का समाधान करने के लिए अपने सर्जन या मेडिकल टीम से संपर्क करें।
मायोमेक्टोमी सर्जरी प्रक्रिया के बाद रिकवरी
मायोमेक्टॉमी सर्जरी प्रक्रिया के बाद रिकवरी सर्जरी के प्रकार (ओपन, लेप्रोस्कोपिक, रोबोटिक, हिस्टेरोस्कोपिक), हटाए गए फाइब्रॉएड के आकार और संख्या और समग्र स्वास्थ्य और उम्र जैसे व्यक्तिगत कारकों के आधार पर भिन्न हो सकती है। पुनर्प्राप्ति अवधि के दौरान आप क्या उम्मीद कर सकते हैं इसका एक सामान्य अवलोकन यहां दिया गया है:
- तत्काल पश्चात की अवधि (अस्पताल में रहना):
- सर्जरी के बाद, जब तक आप जाग नहीं जाते और स्थिर नहीं हो जाते, तब तक रिकवरी क्षेत्र में आपकी निगरानी की जाएगी।
- सर्जरी के प्रकार और आपकी समग्र स्थिति के आधार पर, आप अस्पताल में एक रात या उससे अधिक समय बिता सकते हैं। किसी भी असुविधा को प्रबंधित करने के लिए दर्द की दवा उपलब्ध कराई जाएगी।
- सर्जरी के बाद पहले कुछ दिन:
- पहले कुछ दिनों में दर्द और बेचैनी आम है। आपकी स्वास्थ्य सेवा टीम दर्द की दवा और दर्द को प्रबंधित करने के तरीके के बारे में निर्देश प्रदान करेगी। एनेस्थीसिया और सर्जिकल तनाव के कारण आपको थकान, चक्कर आना या मतली का अनुभव हो सकता है।
- अपनी स्वास्थ्य देखभाल टीम द्वारा दिए गए किसी भी आहार संबंधी दिशानिर्देशों का पालन करें।
- पहले दो सप्ताह:
- उपचार में सहायता के लिए आपको इस अवधि के दौरान काम से छुट्टी लेने या शारीरिक गतिविधियों को सीमित करने की आवश्यकता हो सकती है।
- प्रतिबंध हटाने, ज़ोरदार गतिविधियों से बचने और धीरे-धीरे अपनी गतिविधि के स्तर को बढ़ाने के बारे में अपने सर्जन के निर्देशों का पालन करें। निर्देशानुसार कोई भी निर्धारित दवा लें।
- 2-6 सप्ताह:
- इस दौरान दर्द और बेचैनी में आमतौर पर सुधार होता है, हालांकि कुछ अवशिष्ट पीड़ा बनी रह सकती है।
- धीरे-धीरे अपनी गतिविधि का स्तर बढ़ाएं, लेकिन भारी सामान उठाने, गहन व्यायाम या पेट की मांसपेशियों पर दबाव डालने वाली गतिविधियों से बचें। आपको थकान का अनुभव हो सकता है, जो सामान्य है क्योंकि आपका शरीर लगातार ठीक हो रहा है।
- दीर्घकालिक पुनर्प्राप्ति:
- अगले कुछ महीनों में, आपकी ऊर्जा का स्तर सामान्य हो जाना चाहिए, और कोई भी बची हुई परेशानी धीरे-धीरे कम होनी चाहिए।
- आपका सर्जन आपके उपचार की प्रगति की निगरानी के लिए अनुवर्ती नियुक्तियों का समय निर्धारित करेगा।
- यदि आपके पास टाँके, स्टेपल, या चिपकने वाली पट्टियाँ हैं, तो अनुवर्ती नियुक्ति के दौरान उन्हें हटा दिया जाएगा।
- आपका डॉक्टर इस बारे में मार्गदर्शन देगा कि आप अधिक ज़ोरदार व्यायाम, यौन गतिविधि और अन्य सामान्य गतिविधियाँ कब फिर से शुरू कर सकते हैं।
- देखने योग्य संभावित जटिलताएँ:
- हालाँकि जटिलताएँ दुर्लभ हैं, लेकिन संक्रमण के लक्षणों (बुखार, बढ़ा हुआ दर्द, चीरे वाले स्थान पर लालिमा या स्राव), अत्यधिक रक्तस्राव, या अन्य असामान्य लक्षणों के प्रति जागरूक रहना महत्वपूर्ण है। यदि आप किसी भी संबंधित लक्षण का अनुभव करते हैं तो अपने स्वास्थ्य सेवा प्रदाता से संपर्क करें।
मायोमेक्टोमी सर्जरी प्रक्रिया के बाद जीवनशैली में बदलाव
मायोमेक्टॉमी सर्जरी प्रक्रिया से गुजरने के बाद, जीवनशैली में कुछ बदलाव करने से आपकी रिकवरी और समग्र कल्याण में मदद मिल सकती है। विचार करने के लिए यहां कुछ अनुशंसित जीवनशैली समायोजन दिए गए हैं:
- आहार और पोषण:
- उपचार में सहायता करने और अपनी प्रतिरक्षा प्रणाली को बढ़ावा देने के लिए फलों, सब्जियों, दुबले प्रोटीन और साबुत अनाज से भरपूर संतुलित आहार पर ध्यान दें। खूब पानी पीकर हाइड्रेटेड रहें।
- कब्ज को रोकने में मदद करने के लिए ऐसे खाद्य पदार्थों को शामिल करें जिनमें फाइबर की मात्रा अधिक हो, जो सर्जरी के बाद एक आम समस्या है।
- शारीरिक गतिविधि:
- शारीरिक गतिविधि और व्यायाम पर अपने सर्जन के दिशानिर्देशों का पालन करें।
- धीरे-धीरे चलने से शुरुआत करें और ठीक होने पर धीरे-धीरे अपनी गतिविधि का स्तर बढ़ाएं।
- रिकवरी के शुरुआती हफ्तों के दौरान कठिन व्यायाम और भारी सामान उठाने से बचें।
- आराम और नींद:
- अपने शरीर को ठीक से ठीक होने देने के लिए पर्याप्त आराम करें।
- नींद को प्राथमिकता दें और अपनी सर्जिकल साइट पर दबाव डालने से बचने के लिए अपनी नींद की स्थिति को समायोजित करने पर विचार करें।
- दवाएं:
- अपने स्वास्थ्य सेवा प्रदाता द्वारा निर्देशित कोई भी निर्धारित दवाएँ लें।
- यदि आप दर्द की दवा ले रहे हैं, तो अनुशंसित खुराक का पालन करें और यदि आपको दुष्प्रभावों के बारे में चिंता है तो अपने डॉक्टर से परामर्श लें।
- तनाव प्रबंधन:
- तनाव को प्रबंधित करने और उपचार को बढ़ावा देने के लिए विश्राम तकनीकों, ध्यान या गहरी साँस लेने के व्यायाम का अभ्यास करें।
- आपके ठीक होने की अवधि के दौरान ऐसी गतिविधियों से बचें जो अनावश्यक तनाव पैदा कर सकती हैं।
- कपड़े और आराम:
- सर्जिकल क्षेत्र पर दबाव पड़ने से बचने के लिए ढीले और आरामदायक कपड़े पहनें।
- तंग बेल्ट या कमरबंद से बचें जो चीरे वाली जगहों पर जलन पैदा कर सकते हैं।
- शराब और धूम्रपान:
- यदि आप धूम्रपान करते हैं, तो धूम्रपान छोड़ने या कम करने पर विचार करें, क्योंकि यह उपचार प्रक्रिया में बाधा उत्पन्न कर सकता है।
- शराब का सेवन सीमित करें, क्योंकि अत्यधिक शराब उपचार में बाधा डाल सकती है और दवाओं के साथ परस्पर क्रिया कर सकती है।
- कार्य एवं गतिविधियाँ:
- अपने सर्जन से चर्चा करें कि कब काम पर लौटना और सामान्य गतिविधियाँ फिर से शुरू करना सुरक्षित है।
- अपने डॉक्टर की सिफारिशों के आधार पर धीरे-धीरे अपनी गतिविधि का स्तर बढ़ाएं।
- अपने शरीर को सुनें:
- अपने शरीर के संकेतों पर ध्यान दें और उसके अनुसार अपनी गतिविधियों को समायोजित करें। यदि कुछ सही नहीं लगता या असुविधा का कारण बनता है, तो अपने स्वास्थ्य सेवा प्रदाता से परामर्श लें।