हायड्रोनेफ्रोसिस म्हणजे काय?
हायड्रोनेफ्रोसिस म्हणजे संसर्ग नसलेल्या मूत्र जमा झाल्यामुळे मूत्रपिंडात सूज येणे आणि मूत्रपिंडातून मूत्रमार्ग किंवा मूत्राशयापर्यंत मूत्र बाहेर जाण्याच्या प्रतिकारामुळे उद्भवू शकते. हायड्रोनेफ्रोसिसची अनेक संभाव्य कारणे आहेत आणि प्रत्येकाकडे लक्ष देणे आवश्यक आहे.
हायड्रोनेफ्रोसिस कशामुळे होतो आणि ते किती सामान्य आहे?
हायड्रोनेफ्रोसिसचे सर्वात वारंवार पॅथॉलॉजिकल कारण म्हणजे पेल्वी-युरेटरिक जंक्शन ब्लॉकेज (PUJO). जरी हे दोन्ही बाजूंनी उद्भवू शकते, परंतु ते डावीकडे अधिक वैशिष्ट्यपूर्ण आहे. पुरुषांमध्ये याची शक्यता जास्त असते.
या भागातील सामान्य स्नायूंची कमतरता असलेल्या भिंतीमध्ये दगड, कडकपणा किंवा जन्म दोष यामुळे लुमेनमध्ये अडथळा निर्माण होऊ शकतो आणि त्याच्या जागी तंतुमय ऊतींचे असामान्य संचय होऊ शकते. हे ट्यूमर किंवा असामान्य रक्तवाहिन्यांसारख्या बाहेरील जखमांच्या दबावामुळे देखील होऊ शकते.
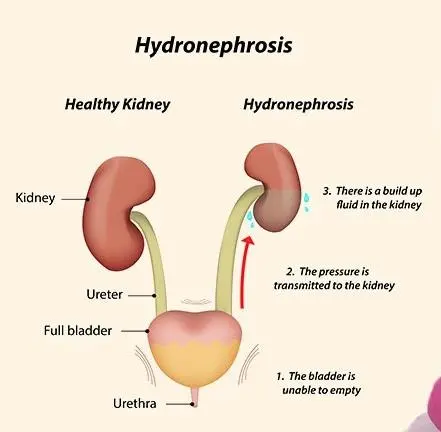
लक्षणे काय आहेत?
हायड्रोनेफ्रोसिस असलेल्या बाळांना कोणतीही लक्षणे नसू शकतात. या स्थितीचे अल्ट्रासाऊंडवर निदान केले जाऊ शकते. काही वेळा बाळाच्या पोटावर, एका बाजूला किंवा दोन्ही बाजूंना सूज येऊ शकते. बाळाला आंघोळ घालताना आईला हे लक्षात येऊ शकते. ताप, लघवी करताना अडचण (मूत्रमार्गाचा संसर्ग संबंधित असल्यास). मोठी मुले पार्श्वभागात वेदनांची तक्रार करू शकतात. हे मूत्रात रक्तासह दिसू शकते.
याचे निदान कसे केले जाते?
अल्ट्रासोनोग्राफीद्वारे त्याचे जन्मपूर्व निदान केले जाते. त्यानंतर ब्लॉकेज आणि रेनल फंक्शनचे निरीक्षण करण्यासाठी सीरियल अल्ट्रासोनोग्राफी आणि रेडिओन्यूक्लाइड स्कॅन केले जातात. सामान्यतः, हायड्रोनेफ्रोसिसचे वर्गीकरण सौम्य, मध्यम किंवा गंभीर म्हणून केले जाते.
हायड्रोनेफ्रोसिसचे निदान आणि मूत्रपिंडाच्या कार्याचे मूल्यांकन करण्यासाठी अल्ट्रासाऊंड स्कॅन आणि रेडिओन्यूक्लाइड स्कॅन.
जन्मापूर्वी आणि नंतर हायड्रोनेफ्रोसिसचे व्यवस्थापन कसे केले जाते आणि कोणत्या प्रकारची शस्त्रक्रिया केली जाते?
हायड्रोनेफ्रोसिसच्या सर्व प्रकरणांवर उपचार करणे आवश्यक नाही. परंतु ज्या बाळांना शस्त्रक्रियेची आवश्यकता नसते त्यांना विशिष्ट वयापर्यंत निरीक्षणाची आवश्यकता असते. एकतर्फी सौम्य ते मध्यम हायड्रोनेफ्रोसिस सामान्यतः अल्ट्रासाऊंडद्वारे त्यांची नैसर्गिक प्रगती पाहण्यासाठी अनुक्रमे पाहिले जाते. सहसा, जन्मापूर्वी कोणताही हस्तक्षेप केला जात नाही. प्रसूतीनंतर, बाळांना आयुष्याच्या पहिल्या आठवड्यात USG होतो. रक्तातील युरिया आणि सीरम क्रिएटिनिन सारख्या बेसलाइन रेनल फंक्शन्स तपासल्या जातात. यानंतर मूत्रपिंडाचे स्कॅन केले जाते, एक महिन्याच्या वयात किडनीची क्षमता निश्चित करण्यासाठी चाचणी. हा अभ्यास दर्शवितो की मूत्रपिंडातून मूत्राशयापर्यंत मूत्र किती हळूहळू बाहेर पडत आहे आणि अडथळा किती आहे हे सूचित करते. हे मूत्रपिंडाचे भिन्न कार्य देखील दर्शवते. त्यावर अवलंबून पुढील व्यवस्थापनाचे नियोजन केले जाते. USG 40-10mm मध्ये रेनल पेल्विस डायलेटेशनसह फंक्शन 15% च्या वर किंवा समान असल्यास, तुमचे सर्जन शस्त्रक्रियेची प्रतीक्षा करू शकतात. तथापि, कार्ये आणखी बिघडल्यास किंवा फैलाव आणखी वाढल्यास, आपल्या मुलास शस्त्रक्रिया सुधारणे आवश्यक आहे.
उदास लेप्रोस्कोपिक प्रक्रिया उघडा
काहीवेळा विशिष्ट परिस्थितींमध्ये, मूत्राशयापासून मूत्रपिंडाकडे मूत्राचा प्रतिगामी प्रवाह पाहण्यासाठी micturating cystourethrogram (MCUG) नावाचा अभ्यास केला जातो.
केलेल्या शस्त्रक्रियेला पायलोप्लास्टी असे म्हणतात. उपलब्ध कौशल्य आणि सुविधेनुसार हे लॅप्रोस्कोपिक ओपन तंत्राने केले जाऊ शकते. उपलब्ध असल्यास रोबोटिक तंत्राचा वापर करून देखील हे केले जाऊ शकते. तथापि, प्रक्रियेचे मूलभूत तत्त्व समान राहते, जे प्रभावित भाग काढून टाकणे आणि सामान्य मूत्रवाहिनीसह श्रोणि पुनर्संचयित करणे होय. लेप्रोस्कोपिक तंत्रात कॉस्मेसिस आणि हॉस्पिटलमधून लवकर डिस्चार्जचा अतिरिक्त फायदा आहे.
शस्त्रक्रियेला काही पर्याय आहेत का?
ज्या प्रकरणांमध्ये अडथळा सिद्ध झाला आहे आणि मूत्रपिंडाचे कार्य बिघडण्याची चिन्हे दिसत आहेत, तेथे शस्त्रक्रियेशिवाय पर्याय नाही.
शस्त्रक्रियेनंतर काय होते / संभाव्य गुंतागुंत काय आहेत?
या स्थितीच्या संभाव्य गुंतागुंतीमध्ये मूत्रपिंडाचे कार्य खराब पातळीवर बिघडवणे किंवा मूत्रपिंड कार्य न करणे समाविष्ट असू शकते. जर वारंवार संक्रमण होत असेल किंवा अडथळा गंभीर असेल तर असे होऊ शकते. अशा परिस्थितीत, तुमचे सर्जन प्रभावित मूत्रपिंड काढून टाकण्याचा सल्ला देऊ शकतात. शस्त्रक्रियेनंतर ड्रेन ट्यूबमधून मूत्र गळती होऊ शकते. हे स्वतःहून निघून जाऊ शकते. तुमचे शल्यचिकित्सक सिवनिंग एरियावर (डीजे स्टेंट) एक बारीक ट्यूब लावू शकतात, जी 6-8 आठवडे आत राहू शकतात. त्यानंतर, सिस्टोस्कोपी नावाची एक छोटी प्रक्रिया करून ते काढून टाकले जाईल. जखमेचा संसर्ग होऊ शकतो ज्यासाठी प्रतिजैविकांची आवश्यकता असते. शस्त्रक्रियेनंतर, लाल रंगाचा लघवी अधूनमधून बरा होऊ शकतो किंवा तसाच राहू शकतो. परंतु ती आणखी बिघडल्यास किंवा ओटीपोटात ढेकूळ दिसल्यास दुसरी प्रक्रिया आवश्यक असू शकते.
या मुलांचा दृष्टिकोन किंवा भविष्य काय आहे?
या शस्त्रक्रियेचा यशाचा दर जास्त आहे आणि PUJO (Pelviureteric junction obstruction) मुळे एकतर्फी हायड्रोनेफ्रोसिस असलेल्या ~ 95% मुले शस्त्रक्रियेनंतर चांगली कामगिरी करतात. हायड्रोनेफ्रोसिस शस्त्रक्रियेनंतर काही काळ टिकून राहू शकतो आणि सुरुवातीला ही चिंतेची बाब नसावी.
सहा आठवड्यांपर्यंत रोगप्रतिबंधक प्रतिजैविकांची आवश्यकता असू शकते आणि तीन आणि सहा महिन्यांपर्यंत अल्ट्रासाऊंड स्कॅन करणे आवश्यक आहे. गंभीर प्रकरणांमध्ये, वाढ मंदता असू शकते.
निष्कर्ष
हायड्रोनेफ्रोसिस हा एक विकार आहे ज्यामध्ये मूत्र ओव्हरफ्लो होते किंवा मूत्रपिंडात परत येते, ज्यामुळे मूत्रपिंड मोठे होते. हायड्रोनेफ्रोसिस असलेल्या अर्भकांसाठी जन्मपूर्व किंवा जन्मानंतरचे निदान दोन्ही शक्य आहेत. प्रसूतीपूर्व निदान प्राप्त झालेल्या अनेक मुलांचा रोग प्रसूतीच्या वेळेपर्यंत किंवा त्यानंतर लगेचच सोडवला जातो.